pravmir.ru
«Говорю гаишникам про кровотечение у пациента, а они мне: «Чем докажете?»
26 ноября 2018
В поисках метастазов каждый миллиметр легкого – пальцами
– Широкую известность получила ваша операция, когда вы удалили девушке около 70 метастазов в легких. Сложность была именно в их количестве?
– Эксклюзивность этого случая заключается не в количестве удаленных метастазов, я знаю, что в других клиниках удалялось и большее их число. Уникальность в том, что эта пациентка живет девять с половиной лет без рецидива заболевания. В марте мы готовы вместе отпраздновать 10-летний юбилей оперативного вмешательства. И сразу хочу сказать, что это не только наш – хирургов – успех. Это успех всего нашего института! В лечении этой пациентки принимало участие огромное число докторов различных специальностей, прежде всего – детских онкологов.
Возвращаясь к нашему этапу, этапу хирургического вмешательства: вообще такие операции ни у нас в стране, ни в Европе, ни в Америке широко не выполняются. К настоящему времени мы сделали около 180 таких операций. Что такое метастазы в легких? Это IV стадия, когда опухолевые клетки с током крови разносятся по организму.

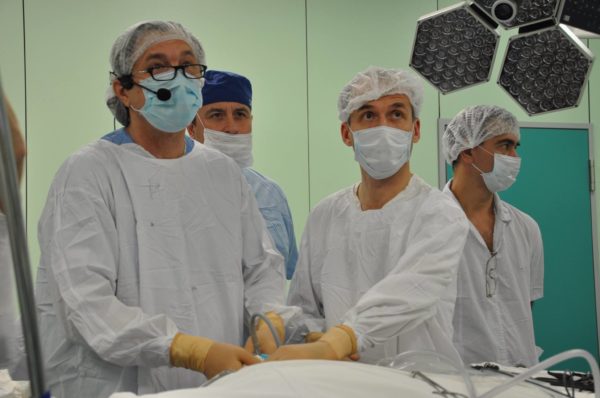
Евгений Левченко с наградой «За проведение уникальной операции». Фото: perelmansfund.ru
И есть узкая категория больных, у которых эти клетки выросли, реализовались только в легких. Эти пациенты нуждаются в системном, то есть химиотерапевтическом, лечении. Но иногда химиотерапия оказывается не эффективной, и на определенном этапе химиотерапевты говорят – мы уже ничего не можем. И вот этой категории больных мы можем помочь при помощи нашей методики.
В 2007 году у нас была первая пациентка с двухсторонним метастатическим поражением легких, причем у нее произошло увеличение очагов в легких на фоне проведенной химиотерапии. А я читал, что есть определенная методика, ей владеет единственный в Европе кардиохирург Paul Van Shil, я с ним списался, он «благословил» нас на такую операцию.
Методика заключается в следующем – легкое выключается из кровообращения, затем в нем налаживается собственное кровообращение с высокими дозами цитостатиков – препаратов, которые должны преодолеть резистентность к химиотерапии, и их высочайшая доза способна повлиять на микрометастазы, чтобы исключить повторное метастазирование. Той первой пациентке мы выполнили операцию с одной стороны, но у нее были еще два очага в другом легком.
Тогда мы не были уверены в методике – она экспериментальная, поэтому спустя два месяца просто удалили ей метастазы во втором легком, без химиоперфузии. И через 11 месяцев во втором легком возник рецидив метастатического процесса. Мы пошли на повторную операцию – удалили рецидивные очаги с перфузией. И эта пациентка с 2007 года живет без прогрессирования и без необходимости в химиотерапии.
После этого случая мы усовершенствовали методику, добавив дополнительный противоопухолевый агент, и начали более широкое использование этой технологии.
Через два года после внедрения методики у взрослых в детское отделение нашего центра госпитализировали девочку 16 лет с остеосаркомой IV стадии. Сначала ей сделали протезирование – чтобы сохранить ногу, но потом вынуждены были ее полностью удалить.
Несмотря на множество курсов химиотерапии, в легких оставались метастазы. Причем их оказалось больше, чем мы предполагали до начала операции. А удалить нужно все, и это же не просто ножницами взял – и вырезал.
Метастазы удаляются при помощи электроножа прецизионно – в пределах здоровой легочной ткани, и потом каждое отверстие в легком нужно ушить. И вот когда мы удаляли уже 40-й метастаз, ассистирующий мне заведующий детским отделением говорит: «Что мы делаем, от легкого практически ничего не остается, что мы творим?» Для понимания могу сказать – в Европе пациент, у которого более 10 метастазов, считается неоперабельным, проведение вмешательства – нецелесообразным.
– Вам в тот момент не было страшно, не хотелось остановиться?
– Ну вот мой коллега пытался меня остановить. Проблема в чем: метастаз метастазу рознь, иногда он один занимает всю долю легкого, а это были мелкие метастазы, но если их все не удалить, смысл операции теряется. Мы удалили 42 метастаза с одной стороны, но с другой стороны они оставались – через два цикла химиотерапии мы удалили еще 28 метастазов из второго легкого. Потом у нее случился рецидив, в легочной связке справа – это не ткань легкого, а лимфоузел, мы снова прооперировали девочку. И сейчас эта девочка живет без прогрессирования больше девяти с половиной лет. Мне самому хочется повторять эту цифру.
– Насколько кропотлива такая операция?
– Весьма, она может занять от трех до пяти-шести часов в зависимости от количества и локализации метастазов. Иногда метастазы прорастают в крупные бронхи, и тогда возникает необходимость использовать бронхопластику – это резекция с последующим сшиванием бронхов.
Легкое, оно воздушное, поэтому и получило такое название. Во время операции пациент благодаря анестезиологам дышит одним легким, а то оперируемое – спадается, и нужно пропальпировать каждый его миллиметр – все это пальцами. По данным компьютерной томографии видно, скажем, 10 метастазов, а когда пальпируешь, находится больше – это более мелкие очаги, которые были на КТ за тенью бронха, сосуда.
– А где гарантия, что что-то не пропустите?
– Что метастаз не останется в легком? Никакой гарантии нет. И вы задали правильный вопрос. Это ощущение очень сложное. Когда мы идем на такую операцию, у нас картограмма на каждый метастаз в трех проекциях, чтобы мы целенаправленно все их нашли.
Распечатки, своеобразный «паспорт» на каждый метастаз висят в операционной, как только удалили – карточки снимаются одна за другой. Но иногда, при множественном поражении очень мелкими и очень мягкими на ощупь метастазами, когда ткань метастаза по ощущениям не отличается от ткани легкого, можно какой-то очаг и пропустить. Это случается примерно у одного пациента из 30.
Но сейчас мы немного вздохнули, поскольку у нас появился кибер-меч с оптическим прицелом – он позволяет подвести губительную для метастазов дозу облучения. К сожалению, это возможно сделать при наличии только 1-2 очагов в легком, но если больше трех – уже нет.
– Это было максимальное количество метастазов – 42 и 28?
– Было больше, 61 метастаз в одном легком, а в двух – 106, у молодого парня. Химиотерапевты пришли и говорят: мы проводим терапию, но у него злокачественная гигантоклеточная опухоль с разрушением шейного и грудных позвонков, риск перелома позвоночника. Мы работали вместе с вертебрологами, это была очень кровавая двухэтапная операция, мы удалили три позвонка, подняли все элементы, которые кровоснабжают руки и голову, трахею, отделили все от позвоночника, удалили опухоль и спротезировали тела удаленных позвонков. Потом удалили 45 метастазов из правого легкого с химиоперфузией, а через 2 месяца – оставшийся 61 очаг из левого легкого, так же с перфузией.
Два года этот парень жил абсолютно нормально, ездил на велосипеде, открыл свой бизнес – гостиницу для кошек, потом было прогрессирование – мы удалили один метастаз, сейчас он на таргетной терапии и чувствует себя хорошо, все под контролем. А так опухоль разрушала тела позвонков, позвоночник бы сломался, произошел парез, отключились бы полностью ноги, и не только.
Надо понимать, что мы не берем пациентов просто по принципу «есть метастазы», это не универсальная хирургия. Наши пациенты – нечувствительные к химиотерапии, либо те, кому уже проводились три линии и нет возможности дальнейшего системного лечения, либо больные, которые достигли какого-то контроля и остаточную опухоль нужно удалить.
Сейчас нашему самому маленькому пациенту четыре года, у него по 10 метастазов в каждом легком.
Он себя называет Алексей Максимович, этот четырехлетка. Каждое утро директор института делает обход больных, находящихся в реанимации, все заведующие докладывают пациентов. Наш Алексей Максимович лежит на первые сутки после операции, наблюдает за всем происходящим и говорит: чего это вы тут все собрались? Потом смотрит на директора и говорит: а вы что тут, самый главный? Директор: ну да. А он: нет, это я тут главный.
– В общем, все понимает.
– Если разобраться, то он прав, и директор с этим согласился, – для него же все мы работаем, во главе угла – пациент! Когда его привезли на вторую операцию, персонал оставлял его со словами: «Леша, смотри, мама сказала, чтобы ты тут не руководил». У него была остеогенная саркома правого плеча, сейчас у него временный спейсер – ручка пока не поднимается, но готова к протезированию – ему в данный момент изготавливают индивидуальный протез, то есть планируется восстановительная операция.
Он очень характерный, вот мама прислала его фотографии недавно. Такие пациенты привязывают. У него мышление совсем другое, он мне как-то сказал: папа у меня умер, а я не умру. Я его встретил на контрольной КТ, он: приезжай ко мне в гости, я тут живу недалеко.
– А другие клиники пытаются делать такие операции?
– В Европе их выполняют в 3-4 клиниках – в Германии, Голландии и Бельгии. У нас тоже пытались. Эта операция очень, я бы сказал, «техноемкая», и когда мы только начинали, ассистенты просто боялись – никто не хотел идти со мной и помогать. Очень напряженная и рискованная операция, требования к ассистентам высокие, взаимопонимание должно быть полное, если есть какие-то недопонимания – это не в плюс. Но сейчас в день на столе может быть две перфузии.
Однажды, я тогда был в Испании, звонок – местный номер, подумал, звонят из гостиницы. Оказалось, погибающая русскоговорящая девочка: огромная опухоль, левое легкое все ею заполнено. Опухоль сдавливает верхнюю полую вену, кровь из головы не отходит, поэтому синюшный оттенок лица и рук, больная не может даже лечь – последнюю неделю эта девушка спала сидя. Она родом из Узбекистана, работала в модельном агентстве – те организовали фестиваль, чтобы собрать деньги ей на лечение, санитарным самолетом ее везли к нам, прооперировали. Уезжала она на своих ногах, но я не могу сказать, что там все хорошо – появились метастазы в головном мозге. Но на том этапе – неделя, и она бы ушла, мы полностью удалили опухоль, у нее появились возможности для терапии.
Поставил дома коробку, внутрь – веб-камеру, взял списанные инструменты, начал шить-вязать
– Кроме легкого вы еще оперируете пищевод?
– Да, и мезотелиому плевры, которую тоже в стране, к сожалению, никто не оперирует. Увы, при опухоли слизистой пищевода медиана выживаемости после операции – 13 месяцев. Это самая сложная операция в хирургии ЖКТ, и при этом вскоре после нее пациенты прогрессируют и все заканчивается.
– А больные в таком случае не отказываются от ее проведения?
– Но это же медиана, то есть кто-то может прожить и пять лет, а кто-то – погибнуть через два месяца. И перед операцией мы стали проводить химиолучевую терапию – наши результаты показывают, что это увеличивает медиану выживаемости уже до 26 месяцев. Постоянно нужно двигаться вперед.
Следующий этап – минимально инвазивные операции, которые мы тоже стали одними из первых делать на пищеводе лапароскопически и торакоскопически. Я вообще сам «открытый» хирург, занимаюсь традиционной хирургией, и когда мне говорили про лапароскопическую хирургию на пищеводе, я всякий раз говорил – но не для онкологии.
– И сколько лет вы уже таким образом оперируете?
– С 2012 года. Тенденция становилась заметной, я понимал: если я не начну, начнут другие. И другой мотив, побудивший меня этим заниматься – это неаргументированность моих слов против минимально инвазивных технологий в хирургии пищевода. Я считал, что мои аргументы «против» профессиональным сообществом не воспринимаются, поскольку я сам не оперирую таким образом. Я поставил себе задачу: научусь оперировать торакоскопически, а после скажу, что такого на пищеводе быть не должно – и меня услышат. Поставил дома коробку, внутрь – веб-камеру, взял списанные инструменты, начал шить-вязать.
Заведующий абдоминальным отделением в нашем центре Алексей Карачун мне все говорил: «Давай сделаем пищевод тораколапароскопически, ну давай сделаем». А он большой специалист, и я понимаю, что он хочет свое влияние еще и на пищевод распространить, который до этого оперировал я открытым способом. То есть угроза реальна (смеется).
И я начал по выходным и по вечерам готовиться, тут Алексей Михайлович говорит – поступил больной с раком пищевода, давайте делать. Настал день Х, он тоже помылся, заходит и видит, что я сам начинаю торакоскопический этап – смотрел-смотрел, бросил перчатки и говорит: все, я пошел. Но второй, лапароскопический, этап этому пациенту выполнял он.
Потом он уехал в командировку на неделю, а у нас – еще больной, и я уже сам сделал и лапароскопический этап. Он вернулся и с порога мне: я все знаю! Мне все рассказали! (смеется). Сейчас я все делаю сам, выполнил около 200 таких операций – и у меня язык не поворачивается сказать, что тораколапароскопические вмешательства – не предмет для разговора при раке пищевода.
А по поводу мезотелиомы плевры: представьте, что легкое – как мяч, лежащий в сумке, наружная оболочка мяча и подкладка в сумке – это и есть плевра, покрытая мезотелием. И если опухоль возникает в этой части, она поражает и подкладку, и верхнюю оболочку легкого.
Операций в таком случае может быть две: при большом распространении – тотальное удаление легкого вместе с оболочкой на грудной стенке. Вторая – еще сложнее: оболочку – «подкладку сумки» – отделяем от грудной клетки, а потом еще по миллиметрам отделяем всю оболочку легкого.
Это как тонко-тонко счищать кожуру у зеленого яблока, не ножом, а пинцетом, с такой же педантичностью с легкого все нужно снять, а там еще междолевые щели, средостенные структуры.
Очень трудоемкий процесс, сейчас у нас два таких пациента готовятся к оперативному вмешательству. И я точно знаю, что это один пациент на целый день – операция может занимать 8-9 часов. После того, как легкое полностью «очищено», в плевральную полость устанавливаются два дренажа. За два часа до ушивания операционной раны внутривенно еще вводится специальный препарат – опухолевые клетки его накапливают, потом подводится лампа с лазерными лучами и те клетки, которые «схватили» этот препарат, погибают.
После ушивания раны пациент продолжает оставаться на операционном столе – в один дренаж подается высокодозный подогретый цитостатик, из другого он выливается. Это делается на случай, если где-то осталась злокачественная клетка.
– Как промывание, получается?
– Да, промывание плевральной полости при температуре 42 градуса Цельсия в течение двух часов – опухолевые клетки очень чувствительны к повышению температуры, она для них губительна.
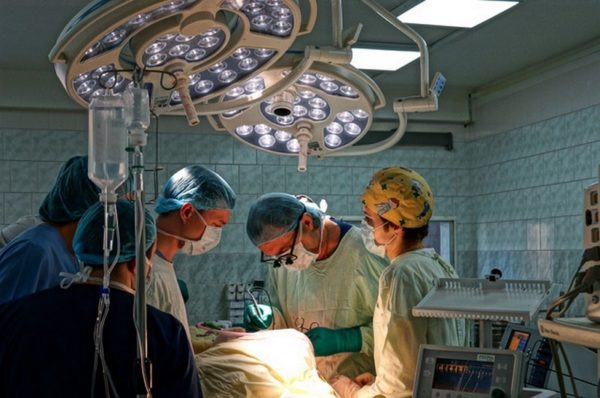
Фото: Красноярский краевой клинический онкологический диспансер / Facebook
Я выпаливаю про кровотечение, гаишники спрашивают: как докажете?
– И как после такого вмешательства себя чувствуете вы и ваша команда?
– Усталость? Да! Но есть чувство, которое перекрывает ее с лихвой – это чувство удовлетворения. Я после таких операций на машине еду довольно медленно – меня пару раз останавливали гаишники, проверить, не пьян ли я, говорю – нет, люди иногда просто устают. С гаишниками, кстати, был случай – к их чести, надо сказать.
Мне позвонили ночью – послеоперационное кровотечение у пациента, а я в 20 минутах езды от института. Я разбудил сына – он тоже врач, и мы понеслись. Время было 2 часа ночи, мы посмотрели – на перекрестке никого, проехали на красный, а тут раз, и гаишники. Я опускаю окно, выпаливаю про кровотечение, они спрашивают: как докажете? Я показываю СМС от коллег из отделения, они тут же говорят – без проблем, проезжайте. А второй сотрудник, проверявший документы у сына, успел крикнуть вслед – у вас страховка заканчивается, не забудьте! В пять утра возвращались домой, с пациентом все хорошо, заехали к ним, подарили бутылку коньяка.
– Ваш сын тоже торакальный хирург?
– Да. И я, честно сказать, его отговаривал от поступления. Его дед тоже был торакальным хирургом. Моя жена химиотерапевт.
Бабушка – она психолог – тоже его отговаривала: посмотри на жизнь своих родителей, маме звонят в полночь – лейкоциты низкие, папа носится с осложнениями, что, ты хочешь такую жизнь? А он стоит, 16-летний, и говорит: ну я всегда хотел стать врачом.
Он просто не знал другой жизни.
Мы пытались найти более легкие специальности, у него была ротация, мы отправляли его в маммологию, в гинекологию, а ему нравится торакальная хирургия, ну нравится, так нравится. Это ведь важно.
В Ставрополе, в ординатуре, мой первый учитель Юрий Семенович Гилевич, к тому времени сам уже обреченный и, как врач, это понимавший – у него была злокачественная опухоль, две нефростомы, и в таком состоянии он меня спросил: «Женя, а ты любишь хирургию?» Я начал что-то бессвязно отвечать, а он, не дожидаясь окончания: «А ты ее люби, и она тебе отдаст сторицей».
Он не научил меня вязать узлы, оперировать, отношению к пациентам – это мне дал мой следующий учитель, но он подарил мне формулу для счастливой жизни – заниматься любимым делом, за которое тебе еще и платят деньги. Если не любить – будет беда. Без любви в период перестройки, ординатуры, безденежья, думаю, я бы ушел уже давно из хирургии.
А вообще я хотел стать психотерапевтом, просто был увлекающимся – ходил сразу в пять кружков, в том числе и по хирургии, которая затем и победила.
– Как в итоге получилась именно торакальная хирургия?
– Когда я был подростком, мне приснился сон – я удаляю легкое из-за рака. Ну приснилось и приснилось, подумал я, но других снов про медицину у меня не было. Когда я после института учился в ординатуре, меня сначала поставили в гнойную абдоминальную хирургию – просто кошмар, перитониты, панкреатиты, свищи. К концу года я прихожу к завкафедрой, моему второму учителю Альберту Закировичу Вафину, и говорю: мне так нравится гнойная абдоминальная хирургия, оставьте меня здесь. А он: нет, ты теперь пойдешь в сосудистую хирургию. Ну, я зубы сжал, пошел.
Заканчивается второй год, захожу и говорю: мне так понравилось, у меня столько идей по возможным реконструкциям, по анастомозам, шунтам, оставьте меня в сосудистой хирургии. К тому времени я уже поступил в аспирантуру. Мне опять: нет, пойдешь в торакальную. Вот в ней я и остался. Но теперь, если во время операции встречаются пограничные ситуации, и пищевод тому подтверждение, меня совершенно не страшит необходимость зайти в брюшную полость.
Если опухоль врастает в верхнюю полую вену, обычно зовут сосудистых хирургов, а я выполняю и сосудистые реконструкции при бронхоангиопластических операциях, и протезирование верхней полой вены. И я очень благодарен заведующему кафедрой, благодаря которому я все прошел и комфортно себя чувствую в любой ситуации. Не могу сказать, что выполню аортокоронарное шунтирование, это не мой отдел, но те же химиоперфузии, думаю, без знания сосудистой хирургии были бы тоже невозможны.

Или бифуркация трахеи – это место ее разделения. Если опухоль переходит на бифуркацию трахеи, любой торакальный хирург вправе сказать, что это неоперабельная ситуация. И лет 20 назад меня в Ставрополе пригласили в кардиодиспансер – там решили менять пациенту кардиостимулятор и выявили опухоль легкого, которая переходила на трахею. Я говорю: есть одна операция, но я только читал. У меня не было возможности увидеть эти операции, интернета и ютуба тогда не было.
Я почтой заказал кассету для видеомагнитофона – с записью операций, которые выполнял академик Михаил Иванович Давыдов. И я пересматривал часами эти операции, все нюансы, прокручивал назад-вперед сотни раз. Старший сын, тогда совсем мальчишка, заходил ко мне в комнату с вопросом: опять бифуркация трахеи?
Да, бифуркация. И я решился на эту операцию. Заведующий в кардиодиспансере спросил: тебя не смущает, что у этого пациента два кардиостимулятора уже? Нет, не смущает. А перед тем, как пойти на операцию, я у батюшки просил благословения.
Я читаю “Отче наш”, уже бросаю руки, а сердце – бьется
– Серьезно? Как это было?
– Да, у нас в семье тогда была сложная ситуация – у родственницы злокачественная опухоль, было соборование. После я подошел к батюшке – вот такая ситуация, никогда в крае у нас таких операций не было, я их никогда не делал, но я готов. Он меня благословил. Перед операцией этот пациент мне говорит: если все будет хорошо, я вам расскажу, что мне сегодня снилось…
После операции у пациента пневмония единственного легкого, тяжелейший послеоперационный период, но нам удалось справиться. Перед выпиской он мне рассказывает – понимаете, доктор, я совершенно неверующий человек, коммунист, и вот мне снится: обход перед операцией, вы, другие врачи, мой друг каким-то образом в этой компании и священник. И вы говорите – вообще, операция очень сложная и такие операции удаются только у верующих пациентов. А я и отвечаю: но я атеист, не верующий! А мой друг: ты что, говори, что веруешь! Я сказал, что верую, и батюшка меня перекрестил!
– Но ведь врачи, как люди научного склада, в отношении религии…
– Индифферентны? Да. Это был единственный раз – что называется, по случаю, когда я оказался в такой ситуации и обращался к батюшке. Но в Ставрополе был вот еще какой случай. Я заканчивал операцию уже, и вдруг – остановка сердца. Анестезиологи в шоке, но в плевральной полости в чем плюс – тут же вскрываешь сердечную сорочку, кладешь сердце на одну руку и другой начинаешь массировать. Это называется прямой массаж сердца. Я начинаю качать – 20 минут, не заводится, 30 минут – не заводится. Я уже устал, другой хирург встал качать. Я чуть отдохнул, снова начал… 50 минут. Анестезиологи сказали: чудес не бывает.
Я неверующий человек, но мама была очень верующей и говорила нам, что хотя бы одну молитву дети знать должны.
Я начинаю читать про себя «Отче наш», уже от отчаяния. Вообще, если сердечная деятельность не возобновилась после 30 минут, можно дальше не массировать – кора головного мозга погибает. И вот я читаю, на 55-й минуте уже бросаю руки, а сердце – бьется.
Правда, следующие мои фразы – уже матом, когда я на эмоциях возвращал анестезиологов в операционную – думаю, весь эффект перечеркнули.
Анестезиологи прибежали обратно, мы зашиваемся, и я думаю, что же дальше будет с больным – после 55 минут. Приехал домой, выпил рюмку коньяка, чтобы уснуть – иначе просто невозможно, нервы. Прихожу утром в реанимацию, обход начинаю с других пациентов, этого оставляю напоследок. Медсестры и санитары смотрят и улыбаются, я думаю – ну в чем дело? Захожу в палату, а этот больной, представьте себе, сидит в кровати и читает “Роман-газету”. Я такого никогда не видел. Он поднимает глаза и спрашивает: доктор, а что на меня все смотрят странно как-то? Да ничего, говорю, так, просто. Выписался, все нормально.
Но были случаи, когда и это не помогло. У каждого хирурга есть эти трагедии – когда все сделал, а вот. Это потери, и это сидит всегда, такое не забывается. Понимаете, хирурги выложились на все сто, вывернулись, столько эмоциональных переживаний, а больной умирает от послеоперационных осложнений – я не встречал ни одного хирурга, которому это было бы все равно. Ты постоянно прокручиваешь это в голове – почему, как, это разбирается на конференциях по летальным исходам – назначается внешний эксперт, все анализируется, чтобы минимизировать все дальнейшие риски. Мертвые учат живых, говорят.

Фото: Красноярский краевой клинический онкологический диспансер / Facebook
– Ваши пациенты не боятся таких сложных операций?
– Я не встречал того, кто бы не боялся. Я никогда не настаиваю. Если предстоит большая, сложная и калечащая операция, хирург всегда взвешивает целесообразность – есть ли шансы, что больной с моей операцией проживет дольше.
И пациент должен быть настроен, он должен хотеть лечиться. Мы много не знаем, не знаем, как внутренние механизмы, медиаторы влияют на течение опухолевого процесса.
Расскажу вам одну историю. Я начал операцию по поводу рака легкого, но после разреза понял, что операция бессмысленна. Остановился.
Пациент был летчиком, и за ним ухаживал сын, парнишка лет 14 – возил его повсюду на кресле, на все процедуры, выносил судно. Меня это отношение сына к отцу просто подкупило, это при здоровой жене! И вот этот летчик приезжал ко мне в кабинет каждый день – после того, как я его зашил и сказал, что операция не имеет смысла: «Я хочу, чтобы сын закончил школу и поступил в летное училище, я хочу его довести». Я говорю, распространенность опухоли такая, что у меня нет гарантии, а если и с другой стороны так же? А он продолжает приезжать на кресле: «Сделайте что-нибудь».
Мы пошли по нестандартной схеме, изучили опухоль на все биологические маркеры: по известным нам, вроде бы – не очень агрессивная опухоль, несмотря на распространенность. Мы выполнили торакоскопию – посмотрели другое легкое, нет такой диссеминации. Выполнили два цикла химиотерапии, потом полностью удалили легкое – с гипертермической перфузией и фотодинамикой, как я в начале рассказывал. В течение пяти лет он поздравлял меня каждый праздник. Потом привел сына, который закончил училище и стал пилотом гражданской авиации. Потом мы обнаружили метастазы в шейном отделе позвоночника, облучили. Он прожил больше шести лет, хотя при такой распространенности этого не бывает.
Недавно у нас был первый пациент с мезотелиомой плевры, которого мы прооперировали еще в 2007 году – по озвученной уже схеме, с полным удалением легкого, фотодинамикой и химиоперфузией. Без операции подобные пациенты живут не больше 13 месяцев. Потом звонок с незнакомого номера – сын пациента – отец-горец наказал ему меня разыскать и поблагодарить: 15 лет назад я выполнил ему операцию с резекцией бифуркации трахеи, он жив, благодарит за подаренную жизнь и много любви к детям, внукам и даже правнукам!
Это здорово, когда видишь истории людей, до лечения считавшихся однозначно обреченными. Вроде, ты и не зря жизнь проживаешь, не зря «землю топчешь».