«Русский репортер»
Как снизить риск рака
1 июля 2019
Онкологические заболевания занимают вторую строчку в списке причин смертности в развитых странах. Рак страшен и непредсказуем, но если не бездействовать, можно снизить вероятность заболеть им. Но что конкретно нужно делать? «РР» узнал у специалистов, возможно ли уберечь себя от рака, почему так важен баланс пользы и вреда и что делать, если риск онкологических заболеваний повышен.
Спасения нет?
Пугающее слово «рак» обозначает не одну болезнь, а огромное количество заболеваний — очень разных, но с похожим механизмом появления.
— В клетках нашего организма постоянно возникают мутации — изменения в геноме, происходящие под действием самых разных факторов. Из-за мутаций в процессе жизни в любом возрасте в организме образуются опухолевые клетки, — объясняет врач-онколог Национального медицинского исследовательского центра онкологии им. Н.Н. Петрова, эксперт Фонда профилактики рака Максим Котов.
Программа работы опухолевых клеток сломана, и они уже не способны образовать нормально функционирующие ткани организма. Конечно, организм защищается — отлавливает «плохие» клетки, в случае обнаружения мутации пытается починить испорченный генетический код или уничтожает клетку.
— Иногда эта система дает сбой, не справляется с потоком накопившихся мутаций — возникает опухоль. Чем дольше человек живет, тем больше мутаций накапливается. То есть основной фактор риска появления любого злокачественного образования — возраст, — добавляет Максим.
— Онкологические заболевания ведут себя очень по-разному, — добавляет онкоэпидемиолог Антон Барчук, научный сотрудник Национального медицинского исследовательского центра онкологии им. Н.Н. Петрова и Университета Тампере, научный директор Ассоциации онкологов Северо-Западного Федерального округа. — Есть опухоли с высокой летальностью, такие как рак поджелудочной железы или легкого, а есть такие, которые оказывают незначительное воздействие — например, в случае с базалиомой, одной из разновидностей рака кожи, все лечение иногда сводится к простой терапии в виде крема. Если взять все онкологические заболевания вместе и посмотреть на возможность их излечить, то вывод окажется неожиданным, - в общем, эти болезни хорошо поддаются терапии и не становятся причиной смерти. Например, еще в прошлом веке был совершен прорыв в лечении онкогематологических заболеваний — почти всегда они вылечиваются. Рак молочной железы чаще всего имеет благоприятный прогноз. В целом многие онкозаболевания на ранней стадии довольно хорошо лечатся.
Есть ли возможность гарантированно защитить себя от развития опухоли? К сожалению, нет. Вероятность заболеть раком существует у каждого человека, и этот базовый риск увеличивается с возрастом.
— Обезопасить себя на 100% от развития рака не получится, это случайный процесс. Мы же не можем гарантировать, что при выходе на дорогу человека не собьет машина, даже если по этой дороге проезжает один автомобиль в день. Зато мы многое знаем о том, как снизить вероятность заболеть раком и умереть от него. На это и должны быть направлены наши практические действия, — объясняет Антон Барчук. — Однако даже раннее выявление опухоли не всегда автоматически означает положительный прогноз. Если мы видим маленькую опухоль, повышается вероятность, что не будет метастазов и лечение будет эффективным. Но гарантии нет.
Стоит ли рисковать?
К счастью, многое находится во власти человека, а не вероятностей. Самые главные риски онкологии давно и хорошо изучены: помимо возраста, среди них курение, употребление алкоголя, ожирение и избыточный вес, солнечное излучение.
Факторы риска и их влияние на организм подробно описаны в Европейском кодексе борьбы против рака, составленном Всемирной организацией здравоохранения. Там же даны рекомендации, как снизить риски, на которые мы можем повлиять, — их называют модифицируемыми.
— Курение повышает риск развития большой доли онкологических заболеваний — порядка 20% злокачественных опухолей так или иначе связано с курением. Причем у людей, которые не курят, но регулярно вдыхают табачный дым, риск рака тоже высок, — предупреждает Антон Барчук. — Другой фактор риска — употребление алкоголя. Долгое время считалось, что есть безопасная доза, употребляя которую человек ничем не рискует. Это, скорее всего, не так.
Ожирение и малоподвижный образ жизни вне зависимости от массы тела повышают риск развития колоректального рака, рака пищевода. В России сейчас заболеваемость этими видами рака повышается. Рак пищевода традиционно связывался с курением и алкоголем, но сейчас риск ассоциирован именно с ожирением.
Употребление красного мяса и переработанных мясных продуктов, таких как сосиски и колбасы, большого количества соли и сахара, тоже существенно повышает риск развития рака.
У женщин, которые не кормили грудью, может быть повышен риск развития рака молочной железы. Не всегда это можно модифицировать, но об этом надо помнить.
Еще одна причина многих онкологических заболеваний — вирус папилломы человека (ВПЧ). Он передается половым путем, но вызывает рак не только половых органов, но и опухоли головы и шеи. Сейчас распространенность онкозаболеваний, связанных с ВПЧ, в нашей стране растет, — перечисляет Антон Барчук.
Как работают факторы риска? Антон Барчук приводит упрощенную, но рабочую модель: фактор риска при постоянном воздействии на организм приводит к появлению предопухолевых изменений, затем опухолевых клеток; их количество растет, появляются симптомы заболевания, диагноз и его последствия.
- Что значит присутствие фактора риска в жизни конкретного человека? На 1000 здоровых людей, которые не курят будет условно десять человек, которые все же заболеют раком. Среди этих же 1000 курящих и пьющих человек опухоли разовьются уже у 100-200. Вот так это работает, - уточняет Барчук.
Профилактика рака в идеале начинается с действий самого человека — нужно оценить свои риски и постараться их устранить. Нет фактора риска — вся цепочка не работает.
— Бросить курить или вообще не курить — значит устранить этот фактор риска, свести вероятность заболеть связанным с ним раком к минимуму (хотя и не к нулю, к сожалению). Рак шейки матки вызывается вирусом папилломы человека, а обезопасить себя от заражения ВПЧ можно с помощью вакцинации, раз и навсегда устранив этот фактор риска.
Почему самая высокая заболеваемость меланомой кожи в мире — у жителей Австралии? Там всегда солнечная погода, и люди постоянно подвергаются воздействию ультрафиолетового излучения. Как снизить риск меланомы? Использовать солнцезащитные средства, сократить пребывание на солнце в часы наибольшей солнечной активности, не загорать, - говорит Максим Котов.
Зачем нужен скрининг
Следующий этап профилактики — скрининг рака. Его главная задача — предотвратить смерти от онкологических заболеваний, и он рассчитан на людей, у которых нет никаких симптомов.
— Мы можем находить предопухолевые изменения и устранять их — истинная опухоль тогда не появится. Например, так работает скрининг рака шейки матки и колоректального рака. В первом случае выявляют дисплазии, во втором — полипы, предшественники опухолей.
Иногда скринингом называют и выявление ранних опухолевых изменений. Например, скрининг рака молочной железы выявляет опухоль на раннем этапе, когда можно от нее избавиться без тех проблем, что несут продвинутые стадии рака. Снижение рисков называют первичной профилактикой, а скрининг — вторичной профилактикой, — объясняет Барчук.— Есть еще ранняя диагностика. Она направлена на выявление онкологических заболеваний у людей с минимальными симптомами или у людей из группы повышенного риска развития рака. А все последующие меры уже относятся к лечению.
— Важно понимать общее правило: чем раньше мы зайдем в тот сценарий, в котором развивается опухоль, тем выше будет эффективность наших действий, — заключает онкоэпидемиолог.
Баланс пользы и вреда
Итак, вы избавляетесь от вредных привычек и с завтрашнего дня начинаете заниматься спортом, но все равно хотите обследоваться, чтобы удостовериться, что онкологии у вас нет.
Есть несколько вещей, которые нужно знать о скрининге. Во-первых, он далеко не всегда сможет помочь. Так, по словам Антона Барчука, с помощью скрининга рака молочной железы можно предотвратить лишь 20% смертей. Во-вторых, важно знать о балансе вреда и пользы. Вред от скрининга тоже возможен — например, ложноположительные результаты теста, за которыми могут последовать ненужные операции, которые тоже несут свои риски, например риск смерти от анестезии. Поэтому все вмешательства и их риски нужно обсуждать с врачом.
— Любой скрининг — это баланс. Чем ниже качество диагностики при скрининге, тем меньше пользы и больше вреда. Мы соглашаемся на высокий риск небольшого вреда, чтобы увеличить очень маленькую вероятность очень большой пользы. Например, чтобы предотвратить одну смерть от колоректального рака, надо провести скрининг 500 – 10 000 людям. При этом, по данным некоторых исследований, риск смерти после колоноскопии, применяемой при скрининге колоректального рака, — три на 100 000. Для программ скрининга очень важен контроль качества исследований — от этого зависит, будет ли скрининг работать. Не всегда на деле это получается, — уточняет Барчук.
Что делать
Если вы решили все же обследоваться, обратите внимание, что возможностей в нашем распоряжении не так уж много — на все виды рака провериться, увы, не получится.
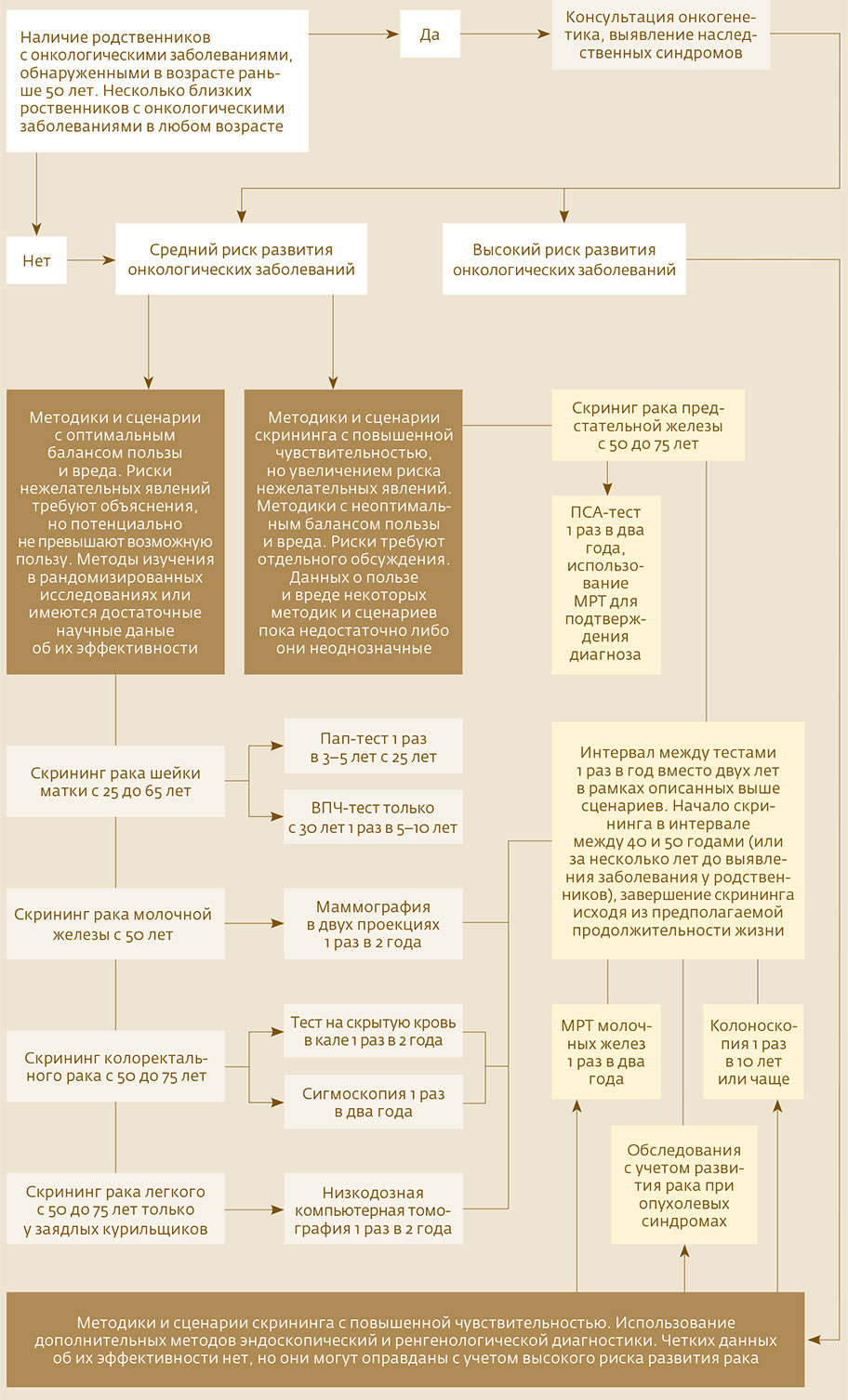
— Есть пять доказанных способов снижения смертности от рака, причем из них только три показали себя в рамках больших скрининговых программ: это скрининг рака шейки матки, молочной железы и колоректального рака. Два остальных вызывают вопросы — скрининг рака легкого среди курильщиков и рака простаты методом ПСА. В некоторых случаях рак простаты не требует лечения, только наблюдения в динамике. Но если человек сдаст ПСА-тест и найдет у себя такую неагрессивную опухоль, скорее всего, он захочет ее удалить. А операция — это тоже риски.
ПСА-скрининг действительно снижает смертность от рака предстательной железы, но ценой гипердиагностики и ненужных операций, поэтому его не рекомендуют делать повально, а только после объяснения человеку, что его ждет. Чтобы он сам принял решение: «Я готов рискнуть и испортить себе жизнь ненужной операцией, которая приведет к недержанию мочи и к импотенции, но не умереть от рака простаты, хотя эта вероятность мала». К скринингу рака легкого тоже есть вопросы. Низкодозная компьютерная томография, в отличие от других методов скрининга, направлена только на заядлых курильщиков. Нужно знать не только возраст, но и статус курения — это затрудняет организацию программ, где принято высылать приглашения на скрининг. К тому же есть крайне эффективный способ профилактики рака — отказ от курения, поэтому для государства куда более эффективно поддерживать программы отказа от курения. Кроме того, в отличие от других программ, при скрининге рака легкого все заканчивается довольно инвазивной процедурой — биопсией легкого, поэтому скрининг будет работать, только если минимизировать такие вмешательства и осложнения, это требует крайне сложных процессов контроля качества, — говорит Антон Барчук.
— Почему для скрининга выбраны именно эти заболевания?
— Они наиболее распространены — это шанс снизить смертность в больших масштабах, а их стадии имеют значительную разницу в выживаемости Еще, например, есть опухоли, у которых прогноз неблагоприятный вне зависимости от стадии — это опухоли головного мозга (глиобластомы) или поджелудочной железы. А значит, скрининг здесь работать не будет, — объясняет Максим Котов.
— Какие процедуры включают в себя разные виды скрининга?
— Скрининг колоректального рака, как правило, двухэтапный. По достижении 50 лет раз в два года человеку предлагается сдать иммунохимический анализ кала на скрытую кровь. Если результат анализа положительный, нужно пройти колоноскопию — эндоскопическое исследование толстого кишечника. Колоректальный рак развивается из полипов в кишечнике. Во время колоноскопии эти полипы убирают, что сокращает риск развития рака толстой кишки,— продолжает Котов.
— Для скрининга рака шейки матки женщинам с 25 лет нужно проходить цитологическое исследование — с окраской по Папаниколау раз в три-пять лет в зависимости от качества исследования. С 30 лет — сдавать ВПЧ-тест раз в пять-десять лет. До 30 лет этот тест не надо делать: он дает слишком много положительных ответов, между тем как риск предраковых изменений крайне мал. Скрининг должен включать верификацию: после цитологии идет кольпоскопия, а после ВПЧ-теста — цитологическое исследование. Если осмотр шейки матки и биопсия подтверждают диагноз, выполняется конизация — удаление дисплазии или раннего рака.
Скрининг рака молочной железы начинается в 50 лет с маммографии раз в два года. Данная рекомендация исходит из баланса пользы и вреда: в 40 лет вероятность получить этот диагноз много меньше, чем в 50 лет. Возраст начала скрининга и интервалы установлены на основании данных исследований, проведенных за рубежом. В них постарались максимально соблюсти баланс. Начинать раньше или делать чаще одного раза в два года — значит, соглашаться на то, что нежелательных явлений будет больше ради крайне небольшой прибавки в снижении риска умереть от рака, — говорит Антон Барчук.
— Какие симптомы должны насторожить человека?
— Когда у человека есть жалобы, то мы уже занимаемся не скринингом, а ранней диагностикой. Если что-то беспокоит, нужно обратиться к врачу и пройти обследование. Например, человек заметил кровь в моче. Это может быть заболевание почек, острый цистит, а может — рак мочевого пузыря, — поясняет Максим Котов. — Любые симптомы, которые настораживают, беспокоят и не проходят со временем, требуют медицинского расследования. У курильщиков, например, меняются характеристики кашля, появляется кровь в мокроте. Когда где-либо кровь появляется — в стуле, в моче, в мокроте, — лучше обратиться к врачу. Если на теле появляются образования, родинки или пигментные пятна меняют форму или начинают кровоточить, — опять повод обратиться к врачу. Желательно раньше, чем позже.
— Чаще всего онкологические заболевания связаны с возрастом. И если такие симптомы проявляются в пожилом возрасте, обязательно нужно разбираться. Только не нужно сразу думать на любой симптом, что у вас рак: риск онкологии все-таки небольшой. Но обратиться к врачу и выяснить, что это, не помешает, — добавляет Антон Барчук.
К сожалению, даже если вы решили провериться на доступные скринингу виды рака, это сделать будет довольно сложно – из-за отсутствия в России грамотно организованных скрининговых программ.
- Это проблема не только наша, но и многих других стран. Однако есть страны, где действуют программы скрининга - не всех возможных видов рака, а нескольких. Этих стран не так много - скандинавские страны, некоторые страны западной Европы, Австралия. В Финляндии, например, действуют программы скрининга рака шейки матки и молочной железы, но нет скрининга колоректального рака. В Нидерландах есть все три эти программы.
В России есть диспансеризация - программа, которая включает в себя только некоторые элементы скрининговых программ. Прежде всего, они должны быть централизованными - со штабом, который все организовывает, планирует, ведет учёт, в том числе качества обследований. У нас этого нет. Задача, мне кажется, не в том, чтобы менять из года в год программу диспансеризации, добавляя или убирая из нее обследования, а сосредоточиться именно на контроле качества обследований и контроле организации всей программы в целом. Сделать это можно даже в рамках отдельных пилотных регионов, - объясняет Антон Барчук.
По словам Максима Котова, в Москве уже запущен пилотный проект скрининга рака легкого методами низкодозной компьютерной томографии.
Чего делать не надо
— Какие методы скрининга онкологических заболеваний неэффективны?
— Скрининг рака щитовидной железы выявляет гигантское количество случаев рака, но все они неагрессивные — в большинстве своем их даже трогать не нужно. Огромный рост заболеваемости, никак не отражающийся на смертности. Опасней риски и последствия лечения, например лучевой терапии, ненужных операций.
УЗИ, МРТ, КТ и ПЭТ всего тела тоже делать не нужно. Это замечательные методы диагностики, но они не имеют никакого отношения к скринингу. Анализы крови на онкомаркеры или обычный анализ крови не работают в качестве скрининга рака. Гастроскопия и флюорография тоже не показали себя в качестве эффективных методов снижения смертности от онкологических заболеваний, то есть не выполнили главную задачу скрининга — по разным причинам. Например, флюорография попросту не обнаруживает опухоль на достаточно ранней стадии, чтобы предотвратить смерть. Онкомаркеры вообще непонятно что измеряют. Они могут быть в норме у больного человека, но повышенными у здорового, — объясняет Антон Барчук.
— Были попытки внедрения скрининга рака полости рта — в том числе с помощью осмотра стоматолога, но смертности это не снижает, поэтому метод признан неэффективным. Самообследование при раке молочной железы по нынешним рекомендациям тоже неэффективно из-за низкой точности, — добавляет Максим Котов.
Рак по наследству
Кроме людей со средним риском развития злокачественных опухолей есть те, у которых этот риск повышен из-за генетических мутаций. Примерно 5–10% всех случаев рака возникает на фоне наследственной предрасположенности. Остальные случаи называются спорадическими (случайными).
— В основе любого рака лежат генетические изменения, но они в основном ненаследственные, так как находятся не в половых клетках организма. Но если такое генетическое нарушение возникает в половой клетке, то во всех клетках унаследовавшего ее организма ребенка будет присутствовать эта мутация. Риск развития определенного вида рака у такого человека существенно повышен — где-то в десятки раз. И рак будет начинаться раньше: ведь теперь клетке, чтобы стать раковой, нужно накопить, скажем, не 10 мутаций, а 9.
История, когда у человека есть мутация, увеличивающая риск развития рака, называется наследственным опухолевым синдромом. В США у женщины средний риск заболеть раком молочной железы — около 12%. А если у нее соответствующий опухолевый синдром, риск возрастает до 70–90%. Описано и изучено примерно два десятка опухолевых синдромов. Их носителями являются несколько процентов всей популяции — сколько точно, никто не знает, — поясняет Антон Тихонов, кандидат биологических наук, научный директор генетической лаборатории yRisk.
— Как заподозрить, что у человека может быть опухолевый синдром?
— Рак появляется скорее в раннем возрасте, чем в позднем — до 50 лет. Редко, но бывает, что у человека возникает сразу несколько опухолей — в разных или в парных органах, таких как молочные железы. Или если в истории семьи много случаев рака, особенно одного и того же вида. Например, есть такой опухолевый синдром — диффузный рак желудка. В семьях с определенной мутацией часто и рано по одной линии встречается рак желудка, а вдобавок часто повышается риск одного редкого подтипа рака молочной железы — лобулярного.
Еще один опухолевый синдром — наследственный рак молочной железы и яичников. Из названия понятно, что при наличии этой мутации возможно несколько видов рака; кроме того, при этой мутации также повышается риск рака предстательной и поджелудочной желез.
Ложиться ли на операцию для профилактики?
— Что делать, если нашел у себя один или несколько таких признаков наследственного опухолевого синдрома?
— Нужна консультация онкогенетика; целесообразно генетическое тестирование на опухолевые синдромы. Проблема еще в том, что это нужно делать здоровому человеку, а он не всегда в больницу ходит — ничего же не болит… Мы работаем в этой сфере, но нам очень сложно убеждать людей проходить тестирование. Да и некоторые врачи не очень верят в эффективность профилактики и скрининга, в тесты, которые выявляют людей из группы риска и дают им другую программу обследований. Пока у нас медицина в основном занимается лечением, а не превенцией.
— То есть людям с высоким риском нужен другой скрининг?
— Да, им не подходит среднепопуляционный скрининг. Например, при наличии мутации, ассоциированной с повышенным риском рака молочной железы, женщине нужна не только маммография, но и МРТ молочной железы. Начинать скрининг нужно раньше, и интервалы будут другие.
Для людей с некоторыми опухолевыми синдромами есть еще одна мера, правда, весьма радикальная — профилактическая операция. При том же диффузном раке желудка профилактическая мера одна — удаление желудка. Звучит страшно, но люди без желудка живут; конечно, есть модификации в диете и еще какие-то неприятности, но это лучше, чем умереть от рака в 40 лет. У людей с этим синдромом риск развития рака очень высок, этот вид рака очень плохо лечится.
То же при наследственном раке молочной железы и яичников: людям с наследственным синдромом настойчиво рекомендуется удалять яичники после рождения всех запланированных детей, ближе к менопаузе. Это резко снижает риск. В яичниках, в отличие от молочной железы, поймать рак очень сложно.
— Кроме операции, других опций нет?
— Лишь для небольшой части опухолевых синдромов превентивная операция является опцией — не все органы можно удалять без последствий для организма. Это мутации, повышающие риск рака желудка, молочной железы и яичников, наследственный семейный полипоз — полипы в кишечнике, из которых с большой вероятностью разовьется рак, причем, как правило, в раннем возрасте. В последнем случае удаляют кишечник. Для всего остального есть только еще более тщательный скрининг, внимательное отношение к факторам риска и к собственному здоровью.
Еще сейчас проходят клинические испытания препаратов, так называемая хемопревенция, — вы принимаете лекарства, которые снижают риск рака, не нужно делать операцию. В частности, для хемопревенции рака молочной железы и яичников сейчас испытываются препараты, которые обычно применяют в терапии рака. Исследования показывают, что они отлично работают в профилактике, но пока официального разрешения на их повсеместное применение нет.
Есть также данные, что людям с опухолевым синдромом, повышающим риск рака кишечника, нужно пить аспирин — это сильно снизит риск. Раньше аспирин назначали людям в возрасте, для профилактики сердечно-сосудистых заболеваний. Но последние исследования показали, что риск превышает пользу. И пока не понятно, стоит ли его пить людям с повышенным риском рака.
Еще важный момент: опухоль у человека с мутацией зачастую по своим характеристикам отличается от спорадической и лечится немного по-другому. Это важно знать, даже если человек уже заболел, потому что это может изменить подход к терапии и привести к более успешному результату лечения.
— А что насчет законодательного регулирования превентивных операций в России?
— Государство относится к превентивным операциями ужасно. По факту это серая зона. Чтобы удалить желудок, нужно придумать несуществующее заболевание.
Хорошо работает такая схема: допустим, у женщины нашли рак одной молочной железы, и она носитель генетической мутации, а значит, высок риск, что вторую железу (на данный момент здоровую) тоже поразит опухоль. Разумнее всего в этой ситуации удалить сразу обе железы. Это законодательство допускает, потому что, строго говоря, это не совсем превентивная мера — заболевание уже есть.
Никакого массового понятного пути, как это делать, к сожалению, нет. Однако частные клиники за это берутся.
— Что делать человеку, если он в группе риска?
— В первую очередь, нужно внимательно проходить скрининг — у хороших специалистов, на хороших приборах, по разумной схеме. Исключить из жизни все факторы риска развития рака — бросить курить, снизить потребление алкоголя до минимума, приблизить образ жизни к максимально здоровому — это очень сильно снижает риск. Если есть необходимость в профилактической операции, нужно искать врача «в теме» либо ехать за границу.
Естественно, финальное решение остается за человеком, но он должен был быть проинформирован о рисках. Вот только, по нашему опыту, многие люди - фаталисты: предпочитают либо не знать, либо знать, но ничего не делать.
Какие процедуры скрининга нужны вам?
Алгоритм составил онкоэпидемиолог Антон Барчук
За полтора года мы проанализировали генетический материал 120 человек. Примерно у десятка выявили повышенный риск, нескольким рекомендовали довольно радикальные меры: например, выявили мутации, связанные с наследственным раком молочной железы и яичников, у пяти человек. Насколько мы знаем, никто никаких операций пока не делал — возраст неподходящий. Одна девушка даже сказала: «Не хочу яичники удалять, я планирую 12 детей родить в ближайшие 10 лет!».
Заболеваемость раком в России
В 2017 году:
- Было выявлено 617 177 злокачественных новообразований
- Примерно 40% впервые выявленных злокачественных опухолей обнаружены на поздних стадиях (III–IV)
- Средний возраст заболевших раком — 64 года
- 290,7 тысяч человек умерло от злокачественных образований
- Смертность от рака занимает 15,9% в общей структуре смертности — это второе место после сердечно-сосудистых болезней
- Самые распространенные онкологические заболевания у мужчин. Четверть всех злокачественных новообразований у мужчин занимают опухоли органов мочеполовой системы
- Опухоли трахеи, бронхов, легкого — 17,4%
- Опухоли предстательной железы (простаты) — 14,5%
- Рак кожи (вместе с меланомой) — 11,9%
- Колоректальный рак – 11.7%
- Опухоли желудка — 7,6%
- Самые распространенные онкологические заболевания у женщин. 39,2% всех злокачественных новообразований у женщин занимают опухоли органов репродуктивной системы
- Рак молочной железы — 21,1%
- Рак кожи (с меланомой) — 16,6%
- Колоректальный рак – 11.6%
- Рак тела матки — 7,8%
- Рак шейки матки — 5,3%
(По данным за 2017 год)
